1. ĐẠI CƯƠNG
Chấn thương dây chằng chéo sau đơn độc là một tình huống chấn thương gối khá hiếm gặp so với chấn thương đứt dây chằng chéo trước. Theo một dữ liệu thống kê năm 2004 tại Hoa Kỳ, tổn thương dây chằng chéo sau đơn thuần chiếm khoảng 17% trên tổng số tổn thương dây chằng tại vùng khớp gối. Tính riêng với những đối tượng là vận động viên học đường tại Hoa Kỳ, tổn thương dây chằng chéo trước có tỷ lệ là 25.4% trong khi đó tổn thương dây chằng chéo sau khớp gối chỉ chiếm khoảng 2.4% tổng dân số nghiên cứu.
Đứt dây chằng chéo sau có thể để lại những di chứng rất nặng nề, bệnh nhân không thể trở lại thi đấu với thể lực tương đương. Phẫu thuật tái tạo lại dây chằng chéo sau có thể phục hồi lại tổn thương.
Hiện nay, có hai phương pháp phẫu thuật tái tạo dây chằng chéo sau được đề nghị phổ biến nhất chính là phương pháp điều trị tái tạo bằng phương pháp tái tạo một bó (single bundle surgical technique) và phương pháp tái tạo hai bó (double bundle surgical technique).
Tuy nhiên, ngay từ thập niên 80, một số tác giả đã nhận thấy những bất lợi chính của phương pháp một bó chính là sự mất vững dai dẵng tồn dư sau phẫu thuật, đặc biệt là tình trạng lỏng lẻo khớp gối ra phía sau khi duỗi gối tối đa. Mặc dù sự ổn định khớp ở mặt sau vẫn được giữ ổn định khi khớp gối gấp, nhưng khi ở tư thế duỗi, dây chằng chéo sau bị chịu sức căng và với phương pháp một bó khả năng của mảnh ghép không đủ để đảm bảo giữ được sự ổn định của khớp, hậu quả quan trọng là không thể phục hồi được hoạt động thể thao cho bệnh nhân.
Điều này cũng có thể được giải thích một phần bởi cấu trúc giải phẫu tự nhiên của dây chằng chéo sau bao gồm hai bó chính: bó trước ngoài và bó sau trong. Vì vậy, việc điều trị phục hồi hai bó có vẻ ưu thế hơn về phương diện đảm bảo vững khớp trong cả tư thế duỗi cũng như tư thế gấp của khớp gối. Theo tác giả Keith L.Markolf và cộng sự, đánh giá với phương pháp hai bó động học của khớp gối có phần ưu thế hơn so với phương pháp một bó.
Tại khoa Điều trị theo yêu cầu – Y học thể thao, Bệnh viện Nhân dân 115 chúng tôi tái tạo dây chằng chéo sau bằng kỹ thuật hai bó.
2. CHẨN ĐOÁN:
2.1 Bệnh sử: Có cơ chế chấn thương vào gối, sưng đau vùng gối, lỏng gối, thỉnh thoảng cứng khớp gối.
2.2 Khám lâm sàng:
- Cấp tính: sưng, đau gối, mất dấu bậc thang trước gối, nghiệm pháp chạm xương bánh chè (+), test ngăn kéo sau, test R-Lachman (+), test R-Pivot sift (+), kiểm tra động mạch khoeo có tổn thương kèm theo.
- Mãn tính: các test kiểm tra dương tính rõ.
2.3 Chẩn đoán hình ảnh:
- X–Quang: thẳng nghiêng không phát hiện được đứt dây chằng, thường kiểm tra có tổn thương xương kèm theo hay không.
- X-Quang động: thấy mâm chày di lệch ra phía sau >5mm.
- MRI: giúp chẩn đoán chính xác dây chằng tổn thương và các tổn thương khác kèm theo.
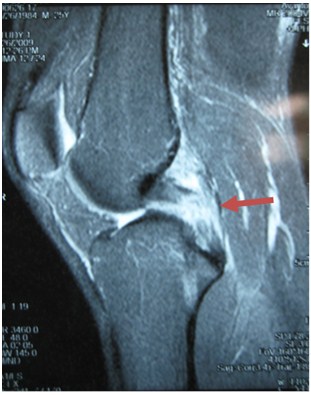
Hình ảnh đứt dây chằng
chéo sau trên MRI
- Siêu âm mạch máu: kiểm tra trong giai đoạn cấp tính nếu có tổn thương động mạch khoeo.
2.4 Chẩn đoán xác định: dựa trên bệnh sử, cơ chế chấn thương, khám lâm sàng và kết quả MRI.
2.5 Chẩn đoán phân biệt: đứt dây chằng chéo trước, rách sụn chêm…
3. ĐIỀU TRỊ:
3.1 Điều trị bảo tồn: bệnh nhân lớn tuổi, bệnh nội khoa nặng, nguy cơ cao trong phẫu thuật, hoặc kèm theo bệnh khác làm giảm chức năng chân, chức năng khớp gối còn tốt, không bị lỏng khớp nhiều.
- Phương pháp: mang nẹp gối chức năng, tập tầm vận động khớp, tập mạnh cơ, phục hồi khả năng đi lại.
- Dùng thuốc: kháng viêm, giảm đau, chống loãng xương.... nếu ở giai đoạn cấp.
3.2 Phẫu thuật: bệnh nhân trẻ tuổi có nhu cầu chơi thể thao, vận động với cường độ cao, lỏng gối nhiều làm mất chức năng khớp gối.
- Phương pháp: phẫu thuật nội soi tái tạo dây chằng chéo sau hai bó bằng mảnh ghép gân tự thân hay đồng loại.
- Thời điểm phẫu thuật: tùy kinh nghiệm của từng phẫu thuật viên.
+ Giai đoạn sớm 1-3 tuần: Gối không bị cứng, phục hồi nhóm cơ. Nhược điểm: Gối dễ sưng, chảy máu nhiều sau mổ, tăng nguy cơ xơ dính, chèn ép khoang, đặc biệt là làm tăng nguy cơ tổn thương động mạch khoeo, hạn chế mổ giai đoạn này.
+ Nên mổ sau 3-4 tuần: đây là giai đoạn ổn định và tương đối an toàn.
* Phẫu thuật tái tạo dây chằng chéo sau:
Dây chằng chéo sau thường đứt ngay thân, và 2 đầu co rút lại không thể khâu nối lại được, bắt buộc phải dùng gân để nội soi tái tạo lại dây chằng chéo sau.

Hình ảnh dây chằng
chéo sau 2 bó qua nội soi
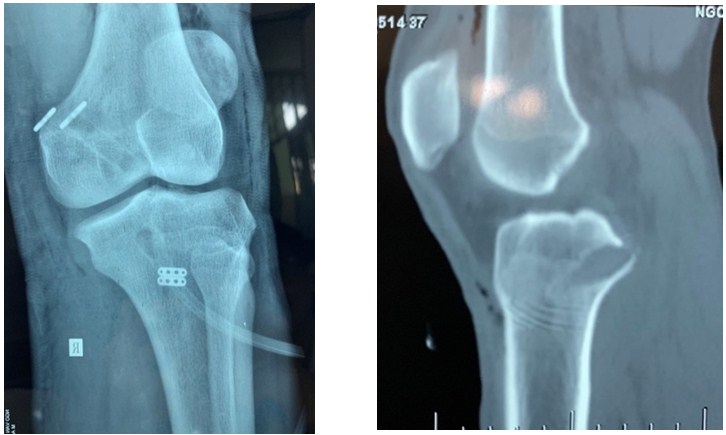
Hình ảnh Xquang, CT scan
sau mổ
3.3 Tập vật lý trị liệu (VLTL):
- Trước mổ: Tập duy trì cơ tứ đầu đùi và cơ đùi sau nếu mổ trì hoãn.
- Sau mổ: Tập vật lý trị liệu rất quan trọng sau mổ.
* Chương trình tập VLTL sau mổ:
Chương trình tập VLTL sau mổ quyết định không nhỏ trong kết quả phục hồi chức năng khớp gối của bệnh nhân.
Tóm tắt:
- Cố định: bằng nẹp Zimmer, nẹp chức năng thời gian dài 10-14 tuần sau mổ.
- Đi chống hai nạng từ 1-2 tháng.
- Tập co duỗi khớp tăng dần, trung bình đạt tầm độ bình thường sau 8-12 tuần.
- Tập mạnh cơ chủ động ngay sau mổ.
- Tập các phản xạ tự thân, dáng đi sớm ngay tuần thứ 2-3.
- Trở lại tập phục hồi các chức năng vận động, sinh hoạt sau 16-18 tuần sau mổ.
Chương trình tập cụ thể sau tái tạo DCCS chia làm 5 giai đoạn, bao gồm:
Theo Michael D’Amato, MD , Bernard R. Bach, MD (2017): “Posterior cruciate ligament injuries”, Clinical Orthopaedic Rehabilitation, p359-366.
GIAI ĐOẠN I: Hậu phẫu (Tuần 1-4)
Mục tiêu
- Bảo vệ mảnh ghép.
- Giảm thiểu hậu quả của sự bất động.
- Kiểm soát sưng-đau.
- Gối duỗi hoàn toàn.
- Tập tốt cơ tứ đầu.
Nẹp bảo vệ: Mang liên tục, giữ nẹp thẳng khi đi, khi nâng đùi và khi ngủ.
Chống chân chịu lực: Đi với hai nạng, chạm chân nhẹ.
Các bài tập căn bản:
- Tập nâng chân 3 hướng trong nẹp: thẳng, dạng, khép cho đến khi cơ đủ mạnh không bị tình trạng duỗi trễ cẳng chân (Extension lag).
- Gồng cơ tứ đầu (ép duỗi thẳng gối).
- Di động xương bánh chè.
- Duỗi gối thẳng 0 độ.
- Kê miếng lót sau mâm chày.
- Co gối thụ động với nẹp chức năng, gối co 90 độ.
- Gồng co duỗi cổ chân.
- Chườm đá 5-6 lần/ngày.
GIAI ĐOẠN II: Đi lại có kiểm soát (Tuần 5-8)
Mục tiêu:
- Sức cơ tứ đầu đạt 60%.
- Gối co từ 90 đến 115 độ.
- Test ngăn kéo 1+ hoặc ít hơn.
- Tiếp tục mang nẹp chức năng gập duỗi được.
Các bài tập: Tiếp tục các bài tập trên
- Co gối thụ động từ 0 đến 130 độ.
- Bắt đầu bơi.
- Tập đứng thăng bằng.
GIAI ĐOẠN III: Nâng cường độ tập (Tuần 9 – 12)
Mục tiêu:
- Tập tối đa cơ tứ đầu và cơ đùi sau.
- Test ngăn kéo 2+ hoặc ít hơn.
- Không sưng, đau gối.
Các bài tập:
- Tập mạnh cơ tứ đầu tối đa (gối thẳng).
- Tập cơ đùi sau (nằm móc tạ).
- Tập mạnh cổ chân.
- Mang nẹp chức năng ngắn vào cuối giai đoạn.
GIAI ĐOẠN IV: Hoạt động nhẹ (Tháng thứ 3-6)
Tiêu chuẩn:
- Test ngăn kéo 2+ hoặc ít hơn.
- Không tràn dịch, không sưng gối.
- Không đau.
- Cơ tứ đầu đạt 70%.
Mục tiêu:
- Phát triển sức bền và sức chịu đựng cơ.
- Chuẩn bị bắt đầu trở lại các hoạt động chức năng.
Bài tập:
- Tập mạnh cơ như giai đoạn 4.
- Bắt đầu tập nhảy tại chỗ.
- Bắt đầu chạy tại chỗ.
- Bắt đầu tập vài kỹ năng thể thao.
GIAI ĐOẠN V: Trở lại hoạt động chức năng (Tháng thứ 6-12)
Tiêu chuẩn: Các test chức năng đạt trên 80%.
Bài tập:
- Tiếp tục các bài tập của giai đoạn 5, tập mạnh cơ, sức bền cơ, các phản xạ của cơ thể trước khi quay lại thể thao và làm việc bình thường.
- Tăng cường các kỹ năng thể thao.
3.4 Tiên lượng:
- Biến chứng: thường gặp nhất là lỏng gối trở lại một phần do một số mảnh ghép thất bại.
- Biến chứng tổn thương mạch khoeo có thể gặp, cần phải khâu vi phẫu mạch máu.
- Biến chứng liệt thần kinh hông khoeo ngoài do phẫu thuật cắt phạm, do garo quá lâu.
- Biến chứng nhiễm trùng, xơ dính khớp hay xảy ra khi bất động sau mổ quá mức.
- Mức độ phục hồi: 90%.
TÀI LIỆU THAM KHẢO:
Tiếng Việt:
1. Đỗ Tiến Dũng (2009): Luận văn chuyên khoa II “nghiên cứu kết quả phẫu thuật nội soi tái tạo dây chằng chéo trước bằng gân cơ Hamstring”.
2. Đỗ Xuân Hợp : “giải phẫu thực dụng ngoại khoa tứ chi” nhà xuất bản y học.
3. Nguyễn Quang Quyền: khớp gối- bài giảng giải phẫu học.
4. Nguyễn Văn Quang: chấn thương thể thao.
5. Nguyễn Văn Quang (2005): “Sinh cơ học khớp gối”. Kỷ yếu hội nghị thường niên CTCH lần thứ 12 (trang 96 đến 103).
6. Trương Chí Hữu (2008): Luận văn Tiến Sĩ y học 2008: “Điều trị rách sụn chêm và đứt dây chằng chéo trước do chấn thương thể thao bằng nội soi khớp gối”, với 115 ca.
7. Trương Trí Hữu, Phan Vương Huy Đổng, Nguyễn Văn Quang (2005): “tái tạo DCCT bằng 4 dãi gân cơ thon, cơ bán gân qua nội soi (56 ca)”. Tạp chí Y Học Việt Nam, Tổng hội Y Dược Học Việt Nam tập 314, trang 79-85.
Tiếng Anh:
8. Gregong: Practical orthopeadic sport medicin and arthroscopy (2007), p625-635.
9. Keith W.Lawhorn and Stephen M. Howell: Hamstring Tendons for ACL Reconstruction. (textbook of Arthroscopy, chapter 64 p.p 657-688).
10. Knee Arthroscopy (Springer, 2009): posterior cruciate ligament and posterolateral corner reconstruction.
11. Miller and Cole: textbook of Arthroscopy, 1sted, chapter 67.
12. Practical Orthopaedic Sports Medicine & Arthroscopy.
13. Surgical Techniques in Sports Medicine.
14. West RV harner CD: “Graft Selection in ACL Reconstruction” Am J Acad Orthop, surgery N013 p.p 197-207.
15. Woo S L Y, Chan S S, Yamajy (1977): “Biomechanics of Knee Ligament Healing, Repair and Reconstruction”. Journal of Biomechanics, N30, p.p. 431-439.
16. D’Amato and Bach (2017): “Posterior cruciate ligament injuries”, Clinical Orthopaedic Rehabilitation , p359-366.
BS Võ Anh Quân
Khoa Điều trị theo yêu cầu – Y học thể thao, Bệnh viện Nhân dân 115




























