Được mô tả lần đầu tiên bởi Loeffler vào năm 1936, quá trình này bao gồm sự xâm nhập bất thường của bạch cầu ái toan vào nội mạc cơ tim, hậu quả là tổn thương mô do thoái hóa, cuối cùng dẫn đến xơ hóa.
Về bản chất tình trạng này có thể xảy ra từ bất kỳ trạng thái bạch cầu ái toan nào, bao gồm cả phản ứng thuốc, nhiễm kí sinh trùng, bệnh bạch cầu dòng eosinophil, và phổ biến nhất là hội chứng tăng bạch cầu ái toan (HES), một rối loạn tăng sinh tủy xương được đánh dấu bởi tăng bạch cầu ái toan ngoại biên dai dẳng (> 1,5 × 109 / L) và tổn thương cơ quan đích.
Mặc dù là một bệnh không phổ biến, nhưng lại dẫn đến tàn phế hoặc tử vong với tỷ lệ đáng lưu tâm. Chẩn đoán thường ở giai đoạn người bệnh có triệu chứng xơ hóa, khi đó không có nhiều lựa chọn điều trị, thường phải điều trị bằng thuốc suy tim hoặc can thiệp phẫu thuật.
Sau đây chúng tôi báo cáo về trường hợp một phụ nữ 35 tuổi có dấu hiệu lâm sàng và các triệu chứng của suy tim được xác chẩn mắc hội chứng Loeffler.
CA LÂM SÀNG:
Người bệnh nữ 35 tuổi nhập viện vì chướng bụng và phù chân. Cách 2 tuần người bệnh thấy bụng to căng dần, ăn kém, uống nước bình thường nhưng lượng nước tiểu 24 giờ chỉ khoảng 500ml. Một tuần sau đó người bệnh thấy phù 2 chi dưới. Cách nhập viện 4-5 ngày người bệnh thấy mệt nhiều hơn kèm ho khan, ho nhiều hơn khi nằm, không kèm sốt, không đau tức ngực. Người bệnh cho biết là khó thở tăng khi nằm ngửa và giảm khi nằm nghiêng, bụng ngày càng chướng to, phù chân tăng thêm nên phải nhập viện Bệnh viện Nhân dân 115.
Tiền sử ghi nhận người bệnh được chẩn đoán viêm cơ tim có biến chứng loạn nhịp cách 1 tháng, điều trị khoảng 7 ngày tại một bệnh viện trong TP.HCM và bệnh trào ngược dạ dày thực quản, ngoài ra chưa ghi nhận bệnh lý khác.
Tiếp cận người bệnh ghi nhận các dấu chứng lâm sàng như sau: tri giác tỉnh, tiếp xúc tốt, niêm hồng, phù 2 chi dưới, chi ấm, huyết áp 110/70 mmHg, mạch quay rõ, thở không co kéo cơ hô hấp phụ, tim đều, mỏm tim vị trí liên sườn 5 đường nách trước, diện đập ~3 cm, tần số ~ 100 lần/ phút, tiếng tim mờ, có Gallop T4, không nghe âm thổi, hội chứng 3 giảm 2 bên phổi, bên (P) nhiều hơn (T), SpO2 là 93% với khí trời, bụng chướng, gõ đục vùng thấp, gan to dưới sườn ~ 3cm, chạm thận (-), rung thận (-), cổ mềm, không dấu thần kinh định vị, các cơ quan khác chưa ghi nhận bất thường.
CẬN LÂM SÀNG:
- Công thức máu: RBC: 4.77 M/uL, Hgb: 14.2 g/dL, WBC: 13.98 K/uL, Neu: 6.29 K/uL (45%), Mono: 0.59 K/uL (4.2%), Baso: 0.07 K/uL (0.5%), Eos: 3.41 K/uL (24.4%), PLT: 93 K/uL.
- Phết máu ngoại biên: hiện diện nhiều Eosinophil, hình thái học bình thường, hồng cầu bình thường, tiểu cầu thưa thớt, kích thước lớn. Hội chẩn với bác sĩ chuyên khoa huyết học thì xác định đây là trường hợp tăng bạch cầu ái toan (Hypereosinophilic).
- Glucose: 7.63 mmol/L , Ure: 4.87 mmol/L, Creatinin: 106.4 mmol/L, eGFR/MDRD: 50.66 mL/min/1.73, Na+: 136.4 mmol/L, K+: 3.83 mmol/L, Cl-: 106.4 mmol/L, AST: 56.9 U/L, ALT: 63.2 U/L, Albumin máu: 31.81 g/L.
- Troponin I (hs): lần 1 là 212.6 pg/ml, lần 2 là 234 pg/ml (không động học).
- NT-pro BNP là 8990 pg/mL.
- Điện tâm đồ: trục trung gian, nhịp xoang, R cụt từ V1-V3, T chuyển âm các chuyển đạo trước ngực.

Hình 1. Điện tâm
đồ lúc nhập viện
- Siêu âm tim: buồng tim không dày dãn, chức năng tâm thu thất trái EF=46 %, giảm động toàn bộ các thành thất trái, có khối echo cấu trúc dày bám thành tim, không đồng nhất, chiếm toàn bộ 2/3 dưới buồng thất trái, khối echo cấu trúc tương tự chiếm hết vùng mỏm thất (P), van tim không sang thương, tăng nhẹ vận tốc qua buồng tống thất trái, độ chênh áp tối đa qua buồng tống thất trái là 25mmHg, PAPs: 20 mmHg, tràn dịch màng ngoài tim toàn thể lượng trung bình không dấu hiệu đè sụp thất (P).
- X-quang tim phổi thẳng: tràn dịch màng phổi 2 bên, khối mờ không đồng nhất thùy giữa phổi (P), bóng tim to.
- CT scan ngực- bụng: dịch màng phổi 2 bên (P)>(T), hình ảnh đông đặc thùy giữa phổi (P), hạch dọc trung thất dmax~12mm, dãn lớn 2 buồng nhĩ, dày cơ vùng vách liên thất và thất trái. Hình ảnh huyết khối nhĩ (P), nghi có huyết khối hai buồng thất, tràn dịch màng ngoài tim lượng trung bình. Tĩnh mạch trên gan dãn, hình ảnh dội ngược thuốc cản quang từ nhĩ phải về tĩnh mạch chủ dưới. Gan lớn, xơ gan, hình ảnh phù mạch quanh tĩnh mạch chủ cửa. Túi mật không to, thành dày ~7mm, bắt thuốc, thâm nhiễm mỡ quanh túi mật. Tràn dịch tự do ổ bụng, dịch quanh gan, dịch quanh lách, dịch dọc rãnh đại tràng góc gan và góc lách, dịch giữa các quai ruột, dịch túi cùng Douglas lượng vừa.
- Tiếp theo người bệnh được chọc dịch màng phổi và dịch màng bụng làm thêm một số xét nghiệm để chẩn đoán phân biệt. Kết quả dịch màng phổi là dịch tiết, ADA: 21.5 , WBC: 775/uL, BC đa nhân 5.8%, đơn nhân 94.2%; dịch màng bụng là dịch tiết, ADA: 21, PCR lao âm tính, tỉ lệ WBC tương tự như trên. Giải phẫu bệnh dịch phù hợp dịch viêm mạn tính. Tủy đồ cho kết quả tăng bạch cầu ái toan và mẫu tiểu cầu.
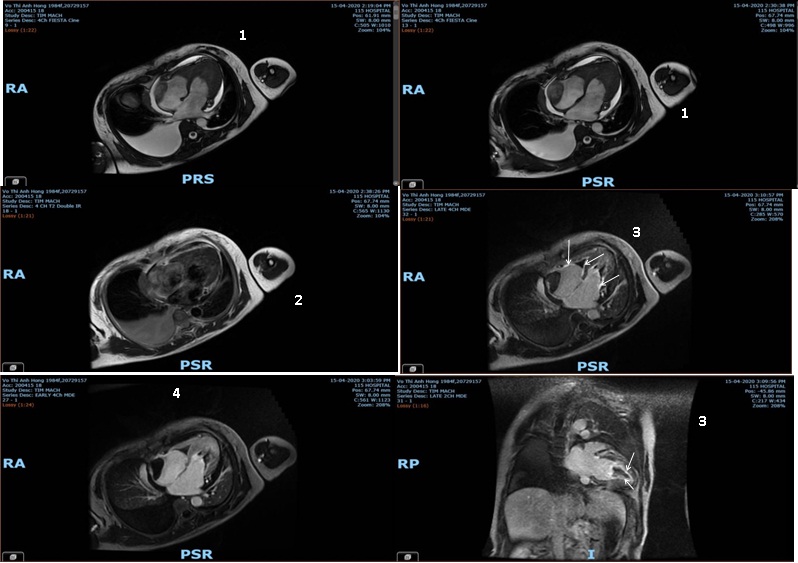
- MRI tim (CMR):
+ Thể tích thất trái trong giới hạn bình thường (LVEDVi 57.1 ml/m 2), thất trái không dày dãn.
Chức năng tâm thu thất trái giảm nặng (LVEF 26%). Ghi nhận giảm động toàn bộ vùng giữa mỏm các thành thất trái. Trên hình ảnh LGE, hình ảnh tăng tín hiệu muộn dưới nội mạc (mỏng ~25% bề dày xuyên thành) vùng đáy và giữa thành bên và vách liên thất của thất trái (4).
+ Thể tích thất phải trong giới hạn bình thường (RVEDVi 55.3 ml/m 2 ), thất phải không dày dãn. Chức năng tâm thu thất phải giảm nặng (RVEF 27%). Ghi nhận giảm động vùng đáy thành dưới thất phải và toàn bộ vùng giữa - mỏm thất phải. Trên hình ảnh LGE (3), ghi nhận hình ảnh tăng tín hiệu muộn đáy và giữa vách liên thất phía thất phải và thành tự do thất phải (hình 4 buồng).
+ Tăng tín hiệu lan tỏa cơ tim trên chuỗi xung T2W và EGE tuy nhiên chưa thỏa tiêu chuẩn chẩn đoán viêm cơ tim của Lake Louis (2).
+ Chức năng co bóp hai nhĩ giảm (định tính). Dãn nhẹ nhĩ phải (S=27.16 mm2 ).
+ Hở van hai lá nhẹ, hở van ba lá nhẹ.
+ Theo dõi hình ảnh huyết khối ở mỏm hai buồng thất và buồng nhĩ phải (1).
+ Tràn dịch màng ngoài tim lượng trung bình. Độ dày lớp dịch ở trước thất phải là 13mm, thành bên thất trái là 17mm.
HÌNH ẢNH CMR PHÙ HỢP VỚI HÌNH ẢNH BỆNH CƠ TIM DO TĂNG EOSINOPHIL KÈM HUYẾT KHỐI MỎM BUỒNG TIM VÀ BUỒNG NHĨ PHẢI.
Hình 2. Hình ảnh CMR của người bệnh1
|
|
Trên ca lâm sàng này chúng tôi làm xét nghiệm tầm soát nguyên nhân tăng bạch cầu ái toan máu bao gồm xét nghiệm tìm ký sinh trùng trong phân, kháng thể kháng ký sinh trùng trong máu thì thu được kết quả dương tính với Toxocara.
Ban đầu người bệnh được điều trị với furosemide và spironolacton để giảm triệu chứng suy tim sung huyết, sau khi xác chẩn viêm nội tâm mạc Loeffler thì chúng tôi sử dụng Methyl Prednisolon 1mg/kg và kháng đông.
Diễn tiến người bệnh bớt khó thở, phù chân, lâm sàng cải thiện tốt, được xuất viện sau 10 ngày điều trị. Người bệnh được tiếp tục dùng Methyl Prednisolon và kháng đông sau khi xuất viện kèm với PPI để phòng ngừa biến chứng xuất huyết dạ dày. Sau 1 tuần BN tái khám với tổng trạng tốt hơn và khả năng gắng sức có cải thiện, BN được tiếp tục điều trị và hẹn đánh giá lại sau 2 tháng.
TÀI LIỆU THAM KHẢO
1. Braunwald’s heart disease review and assessment, Ninth edition, p.263. Loeffler Endocarditis.
2. Yuki KimuraSuccessful early steroid and anticoagulant treatment for Loeffler's endocarditis related to eosinophilic granulomatosis with polyangiitis.
3. Takeshi Inoue MD. Biopsy-Proven Loeffler Endocarditis Successfully Treated With Steroids.
4. Sohail A Hassan MD.
5. MichelaBrambattiMD. Eosinophilic Myocarditis: Characteristics, Treatment, and Outcomes.
BS. Trần Duy Bách
Khoa Tim mạch tổng quát Bệnh viện Nhân dân 115