BỆNH ÁN LÂM SÀNG
Bệnh nhân HQH, nữ, 5 tuổi, nhập viện vì cơn động kinh không kiểm soát.
Bệnh sử: Bệnh nhân được chẩn đoán và điều trị động kinh tại khoa Thần kinh, Bệnh viện Nhi đồng 2 từ năm 2016, liều thuốc tăng dần và đã thay đổi nhiều nhóm thuốc khác nhau nhưng vẫn không kiểm soát được cơn động kinh. 1 tháng trước nhập viện, cơn động kinh xuất hiện mỗi ngày, 2-3 cơn / ngày, cơn toàn thể, kéo dài khoảng 10 - 20 giây.
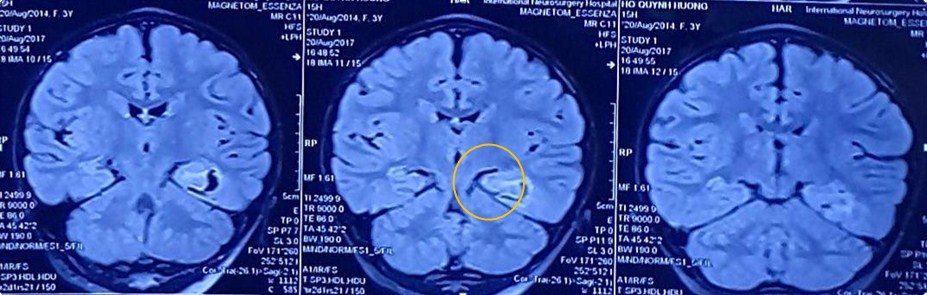
Hình ảnh học MRI não: Tổn thương xơ hóa mặt trong thùy thái dương trái.
Chẩn đoán trước, sau mổ: Xơ hóa hồi hải mã thùy thái dương trái / Động kinh kháng trị.
Chỉ định mổ cắt bỏ ổ xơ hóa hồi hải mã thùy thái dương trái bằng vi phẫu, dưới hướng dẫn Navigation.
Hậu phẫu đến lúc xuất viện (ngày 5): Bệnh nhân tỉnh táo, G=15, không yếu liệt, không có cơn động kinh nào từ sau khi mổ trở đi, vết mổ khô sạch, không sốt, điều trị Depakine 200mg x2 lần / ngày x 7 ngày. Bệnh nhân được xuất viện và tái khám sau 1 tuần.
Diễn tiến sau đó: Bệnh nhân được cắt chỉ, vết mổ lành tốt. Bệnh nhân tỉnh táo, G=15, không yếu liệt, không còn cơn động kinh nào. Giảm liều Depakine 100mg x 2 lần / ngày x 30 ngày; 100mg x 1 lần / ngày x 30 ngày; 50mg x 1 lần / ngày x 30 ngày, sau đó ngưng thuốc.
MRI não kiểm tra sau 2 tháng: ổ xơ hóa hồi hải mã đã được cắt bỏ hoàn toàn.
BÀN LUẬN Động kinh là bệnh lý xảy ra do sự bất thường trong não bộ
dẫn tới kích thích đồng thời một nhóm các tế bào thần kinh của vỏ não (chất
xám) và gây ra sự phóng điện đột ngột, không kiểm soát. Điều này đã làm xuất
hiện các cơn co giật lặp đi lặp lại nhiều lần với những thay đổi từ cảm giác,
nhận thức đến hành vi vận động. Tần suất chung khoảng 4-10/ 1000 dân. Xuất hiện
đều nhau ở cả nam và nữ. 50% ở trẻ dưới 10 tuổi và giảm dần theo tuổi. 1. Nguyên nhân gây bệnh động kinh Hầu hết các trường hợp
mắc bệnh động kinh đều là không rõ nguyên nhân, còn gọi là động kinh vô căn. Tuy nhiên một tỷ lệ
khác có thể do những yếu tố sau: - Yếu tố di truyền: Tỷ
lệ này rất nhỏ, thường dưới 5%. - Do bất thường về yếu
tố hóa học trong não như nồng độ Na+, K+, Ca2+… - Do mất cân bằng giữa
chất dẫn truyền thần kinh dạng ức chế (Gamma aminobutyric acid - GABA) và dạng
kích thích (Glutamate). - Tổn thương não
bộ như: chấn thương sọ não hoặc vùng đầu (do tai nạn hoặc trong khi sinh),
nhiễm trùng não (do viêm não, viêm màng não...), sau cơn đột quỵ, tai biến mạch
máu não, mất trí nhớ Alzheimer, sốt cao co giật tái diễn nhiều lần… - Nguyên nhân liên
quan đến cấu trúc não như bất thường ngay từ trong bào thai, rối loạn chuyển
hóa trong não bộ bẩm sinh, có khối u não, xuất hiện các mạch máu và cấu trúc bất
thường trong não không rõ căn nguyên. - Sử dụng một số loại
thuốc, hóa chất gây ảnh hưởng đến não như thuốc chống trầm cảm, rượu, ma túy… 2. Triệu chứng bệnh động kinh Động kinh có thể chia
thành 2 loại như sau: * Động kinh khu trú Khi các cơn động kinh
xảy ra từ hoạt động trong một phần của não, chúng được gọi là động kinh khu trú
(một phần). Những co giật này được chia thành hai loại: - Động kinh khu trú mà
không mất ý thức: có thể thay đổi cảm xúc hoặc thay đổi cách nhìn, ngửi, cảm nhận,
nếm hoặc lắng nghe. Chúng cũng có thể gây ra các cử động co thắt không tự nguyện
của một bộ phận của cơ thể, chẳng hạn như cánh tay hoặc chân và các triệu chứng
cảm giác tự phát như ngứa ran, chóng mặt và đèn nhấp nháy. - Động kinh khu trú với
ý thức thay đổi: bao gồm mất hoặc thay đổi ý thức, có thể nhìn chằm chằm vào
không gian và không phản ứng với môi trường, hoặc có thể thực hiện các động tác
lặp đi lặp lại như xoa tay, nhai, nuốt hoặc đi theo vòng tròn. * Động kinh toàn thể Các cơn động kinh rõ
ràng xảy ra ở tất cả các vùng của não được gọi là động kinh toàn thể. Có 06 loại
động kinh toàn thể: - Khủng hoảng vắng mặt,
trước đây được gọi là co giật malit, thường xảy ra ở trẻ em và được đặc trưng bởi
các giai đoạn của cái nhìn cố định trong không gian hoặc các chuyển động cơ thể
tinh tế như nhấp môi, có thể gây mất ý thức ngắn. - Co giật gây co cứng
cơ. Chúng ảnh hưởng đến các cơ bắp của lưng, cánh tay và chân, có thể gây ra
ngã. - Khủng hoảng Atonic
còn được gọi là co giật té ngã, gây mất kiểm soát cơ bắp, có thể gây ra ngất hoặc
ngã bất ngờ. - Các khủng hoảng
Clonic có liên quan đến các chuyển động cơ co thắt lặp đi lặp lại hoặc nhịp
nhàng. Những cơn động kinh này thường ảnh hưởng cổ, mặt và cánh tay. - Co giật cơ xuất hiện
dưới dạng cử động co thắt ngắn đột ngột hoặc giật tay và chân. - Co giật
Tonic-clonic, trước đây được gọi là co giật do khó chịu lớn, là loại động kinh
nghiêm trọng nhất và có thể gây mất ý thức đột ngột, cứng cơ thể và giật, đôi
khi gây mất kiểm soát bàng quang hoặc cắn lưỡi. 3. Các biện pháp chẩn đoán bệnh động kinh: - Tiền sử bệnh. - Các triệu chứng lâm
sàng thông qua hỏi bệnh. - Khám thần kinh: kiểm
tra hành vi, kỹ năng vận động, chức năng tinh thần và các lĩnh vực khác để chẩn
đoán bệnh và xác định loại động kinh có thể mắc phải. - Xét nghiệm máu: tìm dấu
hiệu nhiễm trùng, bệnh di truyền hoặc các rối loạn khác có thể liên quan đến động
kinh. - Các cận lâm sàng để
phát hiện những bất thường trong não, chẳng hạn như: + Điện não đồ (EEG).
Đây là loại cận lâm sàng hay sử dụng nhất để chẩn đoán bệnh động kinh. Nếu bị động
kinh, thường thấy những thay đổi trong mô hình sóng não bình thường, ngay cả
khi không có cơn co giật. EEG 24 giờ đo điện não đồ trong khi bệnh nhân thức hoặc
ngủ, để ghi lại các cơn động kinh có thể có, giúp xác định loại động kinh và loại
trừ các bệnh khác. + Chụp cắt lớp vi tính
(CT) quét: tiết lộ sự hiện diện của bất thường trong não có thể gây co giật, chẳng
hạn như khối u, chảy máu và u nang. + Chụp cộng hưởng từ
(MRI): MRI sử dụng để phát hiện các tổn thương hoặc bất thường trong não có thể
gây co giật. + Cộng hưởng từ chức
năng (fMRI): Chức năng MRI đo lường sự thay đổi lưu lượng máu xảy ra khi một số
phần của não hoạt động, giúp tránh gây thương tích ở những khu vực đó trong quá
trình phẫu thuật. + Chụp cắt lớp phát xạ
Positron (PET). + Chụp cắt lớp vi tính
bằng phát xạ đơn photon (SPECT): chủ yếu được sử dụng nếu đã chụp MRI và điện
não đồ không phát hiện được vị trí trong não nơi bắt nguồn cơn động kinh. + Ánh xạ thống kê tham
số (SPM). + Phân tích Curry là một
kỹ thuật lấy dữ liệu điện não đồ và chiếu chúng lên MRI não để cho các bác sĩ
biết nơi xảy ra động kinh. + Đo điện não đồ từ trường (MEG):
đo các từ trường được tạo ra bởi hoạt động
của não để xác định các khu vực có thể khởi phát cơn động kinh. Chẩn đoán chính xác loại
động kinh và vị trí vùng não gây động kinh mang lại cơ hội tốt nhất để tìm ra
phương pháp điều trị hiệu quả. 4. Các biện pháp điều trị bệnh động kinh: Bệnh động kinh có thể
chữa khỏi ở một số trường hợp bằng thuốc hoặc can thiệp phẫu thuật. * Điều trị động kinh bằng thuốc - Hầu hết những người
bị động kinh có thể ngừng co giật, hoặc giảm tần suất và cường độ bằng cách
dùng thuốc chống co giật, còn được gọi là thuốc chống động kinh. Khoảng 20% trường
hợp không giải quyết được bằng thuốc. - Thuốc chống co giật
có thể có một số tác dụng phụ. Các tác dụng phụ nhẹ là: + Mệt mỏi, chóng mặt,
tăng cân, mất mật độ xương, phát ban trên da, gặp vấn đề về lời nói, rối loạn về
trí nhớ và suy nghĩ… + Các tác dụng phụ
nghiêm trọng nhất, nhưng hiếm gặp bao gồm: trầm cảm, suy nghĩ và hành vi tự
sát, phát ban da nghiêm trọng, viêm một số cơ quan chẳng hạn như gan. * Phẫu thuật - Phẫu thuật điều trị
động kinh: khi thuốc không kiểm soát đầy đủ các cơn động kinh, phẫu thuật có thể
là một lựa chọn. Trong phẫu thuật để điều trị bệnh động kinh, bác sĩ phẫu thuật
sẽ loại bỏ phần não hoặc các khối choán chỗ trong sọ gây ra cơn động kinh. Mặc dù nhiều người vẫn
cần một số loại thuốc để giúp ngăn ngừa co giật sau khi phẫu thuật thành công, nhưng
có thể dùng ít thuốc hơn và giảm liều. * Điều trị khác Có thể là một lựa chọn thay thế trong việc điều
trị bệnh động kinh: - Kích thích dây thần
kinh phế vị: chưa rõ cơ chế, nhưng biện pháp này có thể ức chế cơn động kinh. Hầu
hết mọi người nên tiếp tục dùng thuốc chống động kinh, mặc dù trong một số trường
hợp biện pháp này có thể làm giảm liều thuốc cần dùng. Tác dụng phụ của kích
thích dây thần kinh phế vị như đau họng, khàn giọng, khó thở hoặc ho, có thể xảy
ra. - Cơn co giật của một
số trẻ bị động kinh đã giảm khi chúng tuân theo chế độ ăn kiêng nghiêm ngặt có
chứa nhiều chất béo và carbohydrate thấp. - Kích thích não sâu: phẫu
thuật cấy điện cực vào một phần cụ thể của não, thường là đồi thị. Các điện cực
được kết nối với một máy phát điện được cấy vào ngực hoặc hộp sọ gửi các xung
điện đến não và có thể làm giảm các cơn động kinh. THỂ LÂM SÀNG ĐỘNG
KINH THÁI DƯƠNG 1. Lâm sàng - Cơn vắng ý thức thùy
thái dương: Chủ yếu gặp ở người lớn. Đột ngột sắc mặt nhợt nhạt, đờ đẫn, miệng
nhai tóp tép hoặc chép miệng. Có những động tác nhỏ ở tay không theo ý muốn
như: gãi đầu, sờ tay lên mặt, xoa tay… trong cơn bệnh nhân không biết gì, cơn
kéo dài trong khoảng 50 – 60 giây. - Cơn tâm thần giác
quan: Mừng vui hoặc sợ hãi vô cớ. Có thể thấy ảo thính, ảo thị. Hay
gặp aura (tiền triệu) thính giác hoặc khứu giác, vị giác. - Hiện tượng tâm thần
vận động: Biểu hiện bằng những hành động không có ý thức, khi tỉnh hoặc ngủ như
chép miệng, nhai tóp tép, gãi đầu, mộng du. Có khi những hành động không ý thức
của bệnh nhân gây nguy hiểm cho bệnh nhân hoặc người xung quanh, như đột ngột bệnh
nhân vùng chạy thẳng về phía trước, bất kể phía trước có trở ngại nguy hiểm gì.
Bệnh nhân có thể hành động tấn công tàn nhẫn bất cứ người nào khi bệnh nhân lên
cơn: đâm, chém, bắn, đánh đập… Ngược lại có khi bệnh nhân chạy trốn những áo
giác đe doạ bản thân mình. Cơn thường kéo dài vài phút, có khi lâu hơn. 2. Điều trị động kinh thái dương bằng phẫu thuật Tuy là một phương pháp
ít phổ biến nhưng các nhà khoa học cho rằng, việc phẫu thuật trong điều trị động
kinh thùy thái dương có thể mang lại nhiều lợi ích cho bệnh nhân, giúp làm giảm
tần suất và mức độ cơn, nhất là khi họ không còn đáp ứng tốt với bất kỳ phương
pháp nội khoa nào khác. * Một số cận lâm sàng
cần làm trước khi phẫu thuật động kinh thùy thái dương: - Điện não đồ video
(VEEG): là quá trình ghi lại hình ảnh hoạt động điện não bằng video được thực
hiện trong vòng 3 – 5 ngày liên tiếp, nhằm xác định chính xác khu vực khởi phát
cơn động kinh. - SPECT và fMRI: Nhằm
đo lượng máu trong não bệnh nhân và giúp ích cho việc xác định khu vực khởi
phát co giật. - MEG: Là phương pháp
tương tự như điện não đồ nhưng nhạy cảm hơn, thực hiện trong 1 – 2 giờ, nhằm
xác định vùng não khác thường, để bảo vệ vùng não bình thường trong suốt quá
trình phẫu thuật. - Kiểm tra Wada: cận
lâm sàng này tương tự như nội soi não, cho biết vùng não kiểm soát ngôn ngữ và
bộ nhớ có hoạt động tốt không nhằm bảo vệ vùng não này hoặc lựa chọn sẽ can thiệp
phẫu thuật vào bán cầu trái hay phải. 3. Chỉ định phẫu thuật - Thất bại với điều trị
nội khoa. - Động kinh cục bộ nguồn
gốc thái dương như xơ hóa hồi hải mã. - Động kinh toàn thể
hóa thứ phát. - Động kinh một ổ hay
nhiều ổ có khiếm khuyết vận động nguyên phát. 4. Các kỹ thuật mổ - Cắt thể chai. - Cắt thùy thái dương. - Cắt hồi hải mã. 5. Nguy cơ của phẫu thuật - Tổn thương vùng não
chức năng lân cận: ngôn ngữ, thị giác… - Khiếm khuyết vận động:
yếu, liệt. - Tổn thương mạch máu. - Tổn thương các dây
thần kinh sọ quanh vùng phẫu thuật. 6. Kết quả phẫu thuật - 50% các trường hợp hết
hoàn toàn động kinh sau 2 năm. - 80% giảm tần suất và
cường độ động kinh sau mổ. - Tuy nhiên có thể có
động kinh tái phát muộn sau 2 năm. Tài liệu tham khảo: 1.Hand book of Neurosurgery .2016- Seizures -
p.395-425. 2. Operative Neurosurgical Techniques
-2015- anterior temporal lobectomy , p.1383-1392. BS. Chu Tấn Sĩ, BS. Trần
Lương Anh, BS. Huỳnh Trí Dũng, BS. Phan Vân Đình Khoa Ngoại Thần Kinh, Bệnh
viện Nhân dân 115